Borstsparende operatie (lumpectomie ) en verwijderen van de lymfeklieren in de oksel (okselklierdissectie)
1. Wat gebeurt er bij een borstsparende operatie?
2. Wat is het lymfestelsel?
3. Wat gebeurt er bij een okselklierdissectie?
4. Welke verdoving?
5. Hoe bereidt je jezelf voor op de operatie?
5.1 Wat te doen met eventuele medicijnen?
5.2 Wat is röntgenlokalistaie?
6. De operatie
6.1 Na de operatie
7. Ontslag uit het ziekenhuis
7.1 Naar huis en dan?
7.2 Adviezen voor thuis
7.3. Wanneer moet je op controle op de polikliniek?
7.4 Wanneer neem je contact op met het ziekenhuis?
8. Heb je nog vragen?
9. Adviezen over beperken/voorkomen van lymfoedeem
9.1 Wat is lymfoedeem?
9.2 Lymfoedeem is geen seroom
9.3 Risico op oedeem
10. Leefregels
10.1 Algemeen
10.2 Leefregels bij bestraling
10.3 Lichaamsbeweging/conditie
10.4 Rekoefeningen bij pijn/gevoelsstoornis
10.5 Oefeningen arm/schouderbeweging
10.6 Algemene leefregels
10.7 Hoe voorkom je wondjes en infecties aan je arm en hand?
10.8 Hoe voorkom jeafknelling van lymfevaten in je arm en schouder?
10.9 Beweeg binnen je eigen mogelijkheden
10.10 Vliegreizen
10.11 Wat te doen als je klachten krijgt?
11. Behandeling van lymfoedeem
12. Armoefeningen
Inleiding
1. Wat gebeurt er bij een borstsparende operatie?
Bij een borstsparende operatie wordt de tumor en een ruime hoeveelheid omringend gezond weefsel verwijderd. Na een borstsparende operatie volgt altijd bestraling van de borst om mogelijk achtergebleven kankercellen te vernietigen. Het vanzelfsprekende voordeel van de borstsparende behandeling is dat de borst behouden blijft. De vorm en kleur van de borst kunnen door de intensieve behandeling wel enige verandering vertonen, in vergelijking met de andere borst.
Tijdens deze operatie worden ook de lymfeklieren in de oksel verwijderd.
2. Wat is het lymfestelsel?
Het lymfestelsel is een nuttig systeem om allerlei afvalstoffen uit het lichaam te verwijderen. Het bestaat uit lymfeklieren die te vergelijken zijn met zuiveringsstations. Lymfeklieren staan in onderling contact door middel van lymfebanen, die uiteindelijk uitmonden in de bloedcirculatie. In de lymfeklieren worden bacteriën, virussen en andere ziekteverwekkers onschadelijk gemaakt. Om deze afvalstoffen te kunnen vervoeren is het lymfestelsel gevuld met vocht.
3. Wat gebeurt er bij een okselklierdissectie?
Bij een okselklierdissectie worden alle lymfeklieren in de oksel, die bij de aangetaste borst horen, verwijderd. De verwijdering van de lymfeklieren in de oksel wordt gedaan om twee redenen.
-
Aanwezigheid van kankercellen in de lymfebanen. De aantasting van de lymfeklieren is een belangrijke factor bij het bepalen van het stadium waarin de kanker zich bevindt, De patholoog-anatoom (de specialist die weefselonderzoek verricht) onderzoekt deze klieren op kwaadaardige cellen.
-
De bestrijding van de borstkanker. Als de lymfeklieren aangetast zijn door kwaadaardige cellen kan de kanker verder groeien in de lymfeklieren. Vandaar dat deze lymfeklieren worden verwijderd.
4. Welke verdoving?
Een borstsparende operatie met verwijdering van de lymfeklieren vindt altijd plaats onder algehele narcose. Over de wijze van verdoving lees je meer in de folder ‘Algemene gang van zaken rond anesthesie'. Tijdens het pre-operatief spreekuur ter voorbereiding op de operatie kun je de verdoving met de anesthesioloog bespreken.
5. Hoe bereidt je jezelf voor op de operatie?
5.1 Wat te doen met eventuele medicijnen?
De anesthesioloog vertelt u tijdens het pre-operatief spreekuur welke medicijnen u mag gebruiken en met welke u tijdelijk dient te stoppen.
Neem je actueel medicatieoverzicht (AMO); mee voor je eigen veiligheid
5.2 Wat is röntgenlokalisatie?
Als de chirurg de tumor kan voelen, verwijdert hij of zij de tumor zonder verder onderzoek.
Als de chirurg de tumor niet kan voelen, dan bepaalt de radioloog de plaats van de tumor met behulp van echografie of mammografie. Dat heet röntgenlokalisatie omdat op deze manier de plaats bepaald wordt waar de tumor zit. Is bij je röntgenlokalisatie nodig, dan wordt dit gedaan op de dag van de operatie op de afdeling radiologie van Bernhoven.
Er zijn verschillende manieren om de plek van de tumor zichtbaar te maken voor de chirurg. De radioloog kan op de plaats van de tumor een draad met een klein weerhaakje in je borst plaatsen. De chirurg verwijdert dan het gedeelte rondom deze draad. De punt van de draad (het weerhaakje) is dan het centrum van het weefsel dat weggehaald moet worden.
6. De operatie
6.1 Na de operatie
Na de operatie wordt je wakker op de uitslaapkamer.
- Om je arm zit een band om de bloeddruk te kunnen meten.
- Aan je vinger zit een soort knijpertje. Hiermee wordt het zuurstof gehalte in je bloed gemeten.
- Je hebt in je arm een infuus om vocht en eventueel medicijnen toe te kunnen dienen.
- De wond is verbonden met een gaasje.
Na de operatie kun je je nog suf voelen en misschien ook misselijk zijn. De meeste mensen hebben een droge mond. Waarschijnlijk voel je weinig pijn, omdat je pijnstillers krijgt. Het kan zijn dat de pijn later weer terugkomt. Als dat het geval is, kun je om extra pijnstillers vragen. De verpleegkundige zal je ook vragen naar je pijnscore, waarbij 0 geen pijn betekent en 10 ondraaglijke pijn. Afhankelijk van je score zal de verpleegkundige je de juiste pijnmedicatie geven.
Wanneer je goed wakker bent, haalt een verpleegkundige je op en brengt je terug naar de verpleegafdeling. Hier worden de wond en het infuus gecontroleerd, en je bloeddruk wordt gemeten. Zodra je toestand het toelaat, mag je weer eten en drinken.
Tijdens de operatie kan een dun slangetje, een drain, in het wondgebied van de oksel worden geplaatst om bloed en wondvocht af te voeren. De drain wordt verwijderd afhankelijk van de hoeveelheid die eruit komt. Soms wordt dit poliklinisch gedaan en ga je met de drain naar huis.
Het operatieverband mag 24 uur na de operatie van de wond worden verwijderd. Het litteken is bedekt met hechtpleisters, waarmee je gewoon kunt douchen. Als de hechtpleisters eraf vallen, is dat niet erg. Laat de hechtpleisters zitten tot de eerste controle op de polikliniek. In de dagen na de operatie kun je jezelf meestal snel weer verzorgen en vrij bewegen, wat goed is voor je herstel.
Om trombose te voorkomen, krijg je tijdens je opname elke avond een injectie met een antistollingsmiddel. Zodra je naar huis gaat, wordt dit gestopt.
7. Ontslag uit het ziekenhuis
De opname duurt meestal 1 à 2 dagen. Het kan zijn dat je met een drain in de oksel naar huis gaat. Na de operatie neemt de mammacareverpleegkundige of verpleegkundig specialist (i.o.) contact met je op.
Voordat je naar huis gaat, komt de fysiotherapeut bij je langs om oefeningen voor je armen door te nemen. Deze oefeningen zijn belangrijk om de beweeglijkheid van je schouder te behouden.
7.1 Naar huis en dan?
Als je weer thuis bent, moet je onderstaande adviezen opvolgen.
7.2 Adviezen voor thuis
- Je krijgt instructies mee wat je moet doen bij pijn
- Als je met een drain naar huis gaat, krijg je een boekje over de okseldrain mee 'Het verzorgen van de okseldrain'. Bij tekenen van infectie (rood, warm en of pijn) moet je contact opnemen met je behandeld specialist.
- Om de arts een duidelijk beeld te kunnen geven van de wondvochtproductie is het belangrijk dat je dagelijks de bijgekomen hoeveelheid vocht noteert op een vast tijdstip van de dag. Je krijgt hiervoor een schema mee, dat is opgenomen in het informatieboekje van de exudrain. Het is belangrijk om dit boekje mee te nemen bij je volgend bezoek aan de arts of mammacareverpleegkundige/verpleegkundig specialist.
- Wees de eerste 4-6 weken voorzichtig met tillen en alle bewegingen en activiteiten die nog pijnlijk zijn.
- Overleg tijdens de eerste poliklinische controle wanneer je weer mag sporten.
- Wanneer je weer kunt werken, hangt af van het werk dat je verricht. Dit kun je ook tijdens het eerste poliklinische controle overleggen.
- Tot aan de controleafspraak mag je niet baden, je mag wel douchen.
7.3 Wanneer moet je op controle op de polikliniek?
Ongeveer 7 tot 10 dagen na de operatie heb je een afspraak op de polikliniek voor controle. Tijdens deze afspraak bespreekt de chirurg de uitslagen van de patholoog-anatoom, de specialist die het weefsel heeft onderzocht, met je. Dit omvat de bevindingen over het borstweefsel en de okselklieren. Het is wenselijk dat je partner of een andere naaste bij dit gesprek aanwezig is.
Afhankelijk van de uitslag kan er een aanvullende behandeling worden geadviseerd. Dit wordt besproken in de oncologiecommissie, waar specialisten van Bernhoven samen met specialisten van het Integraal Kankercentrum Nederland (IKNL) je geval bekijken en een passende nabehandeling voor je plannen.
7.4 Wanneer neem je contact op met het ziekenhuis ?
In de volgende gevallen dien je met de mammacareverpleegkundige/verpleegkundig specialist contact op te nemen:
- Bij een nabloeding
- Bij koorts
- Roodheid en pijn rondom de wond
- Ongerustheid
- Vragen over de drain.
Wanneer zich thuis bovenstaande problemen voordoen, neem dan contact op met de mammacareverpleegkundige/ verpleegkundig specialist 0413 – 40 26 60 / 0413 – 40 26 61 / 0413 - 40 26 16.
Buiten kantooruren bel je de receptie van het ziekenhuis: 0413 - 40 40 40
Mocht het onverhoopt nodig zijn dat u naar de Spoedeisende hulp van Bernhoven komt volg bij het ziekenhuis dan de borden 'Spoedpost'
8. Heeft u nog vragen?
Mocht je na het lezen van deze informatie nog vragen hebben, stel deze dan aan je behandelend arts of de mammacareverpleegkundige/verpleegkundig specialist.
9. Adviezen over bewegen en voorkomen/beperken van lymfoedeem
Je bent geopereerd aan de lymfeklieren in de oksel. Met onderstaande informatie adviseren we je over bewegen en leefregels om mogelijke klachten te voorkomen of te beperken. De mogelijke klachten betreffen bewegingsbeperkingen (verminderde arm/schouderbeweging), pijn en lymfoedeem.
9.1 Wat is lymfoedeem?
Lymfoedeem is een abnormale ophoping van vocht tussen de weefsels. Het kan zowel in de arm als de borst en op de borstwand ontstaan. Bij lymfoedeem is een deel van de normale afvoerroute van het lymfevocht uit de arm en de borst verstoord. Lymfevocht kan hierdoor niet goed afgevoerd worden. Het lymfevocht zal (deels) een nieuwe afvoerroute moeten zoeken.
Symptomen van lymfoedeem:
- Zwaar of vermoeid gevoel van de arm
- Eventuele zwelling van de arm
- Eventuele zwelling van de borstwand
- Eventuele zwelling van de rug
- Sieraden of kleding zitten strakker of knellen
- Pijn en een tintelend gevoel worden bij ernstigere vorm van lymfoedeem waargenomen.
9.2 Lymfoedeem is geen seroom
Seroom is een ophoping van wond- en lymfevocht in de operatiewond van borst of oksel. Deze ophoping van vocht kan plaatsvinden in de periode vlak na de operatie en radiotherapie. Een teveel aan vocht in het operatiegebied kan worden behandeld met een seroompunctie. Je arts mammacareverpleegkundige/verpleegkundig specialist vertelt je wat een seroompunctie is.
9.3 Risico op lymfoedeem
Lymfoedeem kan optreden na een operatie en/of bestraling van de okselklieren. Waarom bij de een wel lymfoedeem ontstaat en bij de ander niet, is niet duidelijk. Wel is bekend dat overgewicht het risico op het ontstaan van lymfoedeem vergroot. Lymfoedeem kan jaren na de operatie nog ontstaan, daarom blijft het belangrijk om aandacht te besteden aan het voorkomen ervan.
10. Leefregels
Het risico op het ontstaan van lymfoedeem kun je mogelijk beperken door onderstaande leefregels. Deze leefregels zijn niet allen wetenschappelijk onderbouwd, maar vaak gebaseerd op klinische ervaring.
10.1 Algemeen
In de eerste week na de operatie is het goed de arm aan de geopereerde zijde rust te gunnen om de wond te laten genezen. Je mag je (boven)arm tot schouderniveau optillen en lichte huishoudelijke activiteiten uitvoeren (zie oefening 1 en 2). Als de wond goed genezen is (na 2-3 weken) mag je alles weer doen, wat je voor de operatie ook deed (zie oefening 4-8).
10.2 Leefregels bij bestraling
Als je bestraalt gaat worden is het extra belangrijk dat je bij het begin van de bestraling je arm boven je hoofd kunt leggen. Het uitvoeren van arm/schouderoefeningen kan je hierbij ondersteunen. (zie oefening 4-8). Wanneer je merkt dat, ondanks het uitvoeren van de oefeningen, je dit niet kunt, is het belangrijk dat je contact opneemt met de mammacareverpleegkundige/verpleegkundig specialist.
10.3 Lichaamsbeweging/conditie
Als je bestraalt wordt of chemotherapie krijgt is het goed om dagelijks een half uur intensief te (blijven) bewegen. Intensief bewegen wil zeggen dat je hart sneller gaat kloppen en je ademhaling dieper wordt. Dat kan bijvoorbeeld door stevig wandelen, traplopen of fietsen. Zo voorkom je dat uw conditie achteruit gaat.
10.4 Rekoefeningen bij pijn/gevoelsstoornis
Na een okselklierverwijdering kan de borstwand, oksel en de huid van de bovenarm doof of tintelend aanvoelen en soms pijnlijk zijn. Het is niet altijd mogelijk de zenuwen, die het gevoel in je arm en borstwand doorgeven, te sparen. Het gebied waar het gevoel veranderd is kan in de loop van de tijd kleiner worden. De pijn kan verminderen door rekoefeningen. (zie oefening 4-8)
10.5 Oefeningen arm/schouderbeweging
De armoefeningen zijn bedoeld voor de patiënten die geopereerd zijn aan de borst en/ of oksel. De oefeningen hebben als doel de beweging van je schouder te verbeteren, het gebruik van je arm te stimuleren en algemeen herstel te bevorderen. De armoefeningen staan beschreven en afgebeeld (verder in deze bijlage). Daar staat ook beschreven hoe vaak je de oefeningen moet blijven doen. Blijf de beweeglijkheid van je schouder dagelijks oefenen gedurende minstens één jaar, door de arm zo hoog mogelijk te brengen en 8 tellen op rek te houden, vooral oefening 5-7.
Door bestraling kunnen de huid en het onderliggende weefsel stugger worden. Hierdoor kan het zijn dat je je schouder moeilijker kunt heffen. Als eerste reactie voel je stugheid en mogelijk pijn in het bestraalde gebied (zie oefening 5-8). Door regelmatig rustig je schouder en borstspier te rekken voorkom je bewegingsproblemen. Als je borst bestraald is kan deze warm en pijnlijk aanvoelen. Dit verdwijnt meestal na enige tijd. Merk je dat je ondanks het oefenen toch minder goed je arm/schouder kunt bewegen neem dan contact op met de mammacareverpleegkundige/ verpleegkundig specialist.
10.6 Algemene leefregels
Hieronder lees je een aantal algemene leefregels. Je hoeft de lijst niet als een opsomming van ‘verboden en geboden’ op te vatten. Let op de signalen van je lichaam. Oefenen en zorgen voor een normale lichaamsbeweging is juist goed. Het lymfevocht zal door de beweging van de spieren doorstromen in het lichaam en beter worden afgevoerd.
- Voorkom wondjes en infecties aan de arm en de hand
- Voorkom afknelling van de lymfevaten in arm en schouder
- Beweeg binnen je eigen mogelijkheden. Bouw kracht en conditie op als je meer wilt doen dan op dit moment lukt.
10.7 Hoe voorkom je wondjes en infecties aan je arm en hand?
Probeer wondjes te voorkomen. Een infectie kan de lymfebanen beschadigen. Het evenwicht tussen aan- en afvoer kan daardoor alsnog verstoord raken.
- Ontsmet wondjes goed met een desinfecterend middel en doe er een pleister op. Tip: koop enkele flesjes sterilon en bewaar deze op handige plaatsen (keukenla, jaszak, handtas etc)
- Verzorg je huid: vet de huid regelmatig in om kloofjes en kapotte nagelriempjes te voorkomen. Gebruik niet te veel zeep, dit droogt de huid uit.
- Zorg voor schone nagels en handen.
- Zorg dat je huid niet verbrand. Huid die bestraald is, is kwetsbaar. Gebruik dan een sunblocker of dek de huid af.
- Draag handschoenen bij ruwe karweitjes (tuinieren, vuil huishoudelijk werk e.d.)
- Als je in de toekomst bloed moet laten prikken of een infuus moet krijgen, zorg dan dat dit bij voorkeur niet wordt gedaan in aangedane arm waar de okselklieren zijn verwijderd. Levert dit echt problemen op, dan mag je wel in de aangedane arm worden geprik.
- Krab puistjes en insectenbeten niet open.
- Gebruik bij het ontharen een creme of ladyshave (geen mesjes)
- Pas op met langdurig zonnebaden.
10.8 Hoe voorkom je afknelling van lymfevaten in je arm en schouder?
- Draag een goed passende BH met brede schouderbandjes, omdat smalle bandjes de lymfevaten sneller dichtdrukken. Dit is vooral belangrijk als je een borstprothese draagt.
- Koop bij voorkeur geen zware prothese, kies eventueel voor een lichtgewicht exemplaar of voor een zogenaamde contactprothese die op de huid geplakt wordt en dus minder aan de schouder hangt (deze prothese is niet geschikt wanneer je pas bestraald bent).
- Draag geen knellende kleding, sieraden of mouwophouders.
- Laat bij voorkeur geen bloeddruk aan de geopereerde zijde meten.
- Er zijn speciale BH’s te koop met brede schouderbanden en brede elastische onderrand.
10.9 Beweeg binnen je eigen mogelijkheden
- Zoek een evenwicht tussen rust en inspanning.
- Beweeg, zoals je voor de operatie ook deed; normaal bewegen en sporten is prima.
- Bouw activiteiten en werkzaamheden rustig op.
10.10 Vliegreizen
Tijdens vliegreizen hebben veel mensen wat dikkere handen of voeten vanwege het drukverschil; probeer tijdens de reis wat te bewegen.
10.11 Wat te doen als je toch klachten krijgt?
Alle leefregels ten spijt kan er toch lymfoedeem ontstaan. De symptomen die zich kunnen voordoen in arm, hand, oksel, borst of rug zijn:
- Een zwaar, gespannen of moe gevoel
- Zwelling ( eventueel tijdelijk)
- Functieverlies of bewegingsbeperking
- Pijn en/of tintelingen.
Als je deze symptomen merkt kun je eerst proberen de arm rustig te blijven bewegen, zonder overmatige inspanning. Als de klachten de volgende dagen niet verminderen neem dan contact op met de mammapoli. Je arts of mammacareverpleegkundige/verpleegkundig specialist zal je verwijzen naar een oedeemfysiotherapeut of huidtherapeut.
11.Behandeling van lymfoedeem
Als je last krijgt van lymfoedeem zal je behandelend arts beoordelen wat de oorzaak is. Als de oorzaak een infectie is, schrijft de arts antibiotica voor. Wanneer het lymfoedeem niet wordt veroorzaakt door een infectie of als het na de behandeling van een infectie blijft bestaan, zijn er verschillende mogelijkheden om de aandoening te behandelen.
Hiervoor wordt je verwezen naar een oedeemtherapeut, de behandeling bestaat uit:
- Manuele lymfedrainage: de therapeut activeert, met een zacht pompende beweging, het fijne netwerk van de lymfevaten direct onder de huid. Deze lymfedrainage stimuleert de vochtopname door de lymfevaten en verhoogt de afvoer van vocht.
- Fibrosegrepen: zijn speciale handgrepen. Hiermee wordt verhard weefsel (fibrose) soepeler.
- Ambulante compressietherapie: is een combinatie van zwachtelen van de arm door de oedeemtherapeut en bewegen door de patiënt. In gebieden, waar niet gezwachteld kan worden kan lymftape, die wordt gebruikt om vocht in gebieden af te voeren waar de oedeemtherapeut van buitenaf geen druk kan toepassen. Na stimulering van de vochtafvoer volgt het zwachtelen van de arm en het aanmeten van een therapeutische kous. De kous zorgt voor behoud van het verkregen resultaat.
- Zelfmassage: je kunt zelf helpen het lymfevocht beter te laten stromen door zelf te masseren. Hoe dat moet, leer je van je oedeemtherapeut. Blijf de zelfmassage, ook als de behandeling afgelopen is, regelmatig doen. Als het zware gevoel in de arm terugkeert of de arm dikker wordt is dit een teken dat je weer regelmatiger moet masseren en/of kous moet dragen. Lukt het je zelf niet de klachten op te lossen, neem dan weer contact op met je therapeut. Deze kan dan behandelen tot er een stabiele situatie is en je zelf het lymfoedeem weer onder controle hebt.
Bij beginnend oedeem kan mogelijk volstaan worden met het aanleren van zelfmassage en het verstrekken van een kous die drie maanden gedragen moet worden. Het is belangrijk dat je weet dat lymfoedeem niet altijd te verhelpen is en dat dan het doel is: leren leven met lymfoedeem. De oedeemtherapeut zal er dan samen met je naar streven dat je leert omgaan met het lymfoedeem.
12. Armoefeningen
Voor alle oefeningen is het volgende van belang:
Probeer je schouderoefeningen dagelijks te doen. Het is het beste dat je elke oefening ongeveer vijf tot tien keer uitvoert. Zorg dat je hierbij geen pijn hebt terwijl je toch maximaal beweegt. Een 'rekgevoel' bij de oefeningen is geen probleem, maar voorkom dat dit pijnlijk wordt. Elke 'rek' kunt je 4 tot 5 tellen vasthouden terwijl je rustig blijft doorademen. Bij het oefenen is een goede houding van het bovenlichaam en de schouders belangrijk: goed rechtop staan en zitten, geen afhangende schouders, maar deze eerder iets naar achteren trekken. Let op dat je bij de oefeningen niet met de armen gaat 'veren'. Ook na afloop van het oefenen 'mag' je geen pijn hebben. Is dit wel het geval, oefen dan de volgende keer minder Intensief.
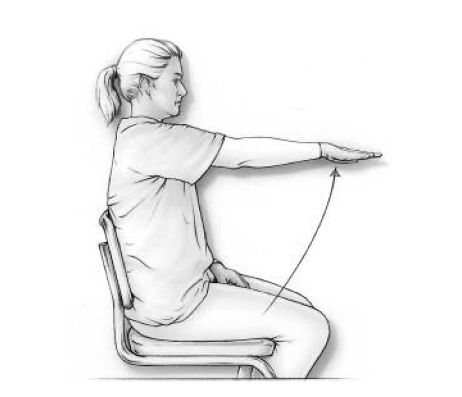
Beweeg je arm gestrekt voorwaarts. Wanneer je nog een wonddrain hebt, ga dan niet verder naar boven dan de tekening aangeeft. (oefening 1)
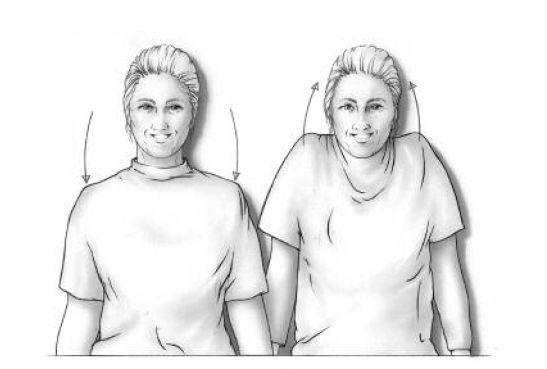
Bij deze oefening je armen langs je lichaam laten hangen. Vervolgens een aantal keren je schouders optrekken en weer ontspannen. (oefening 2)
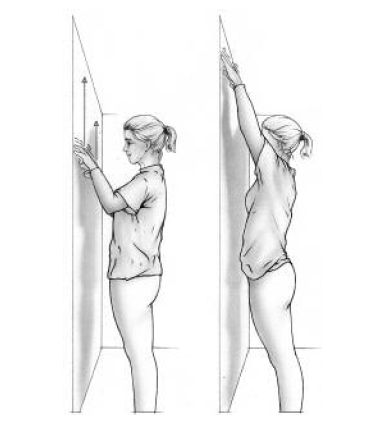
Ga een stukje (15 cm) van de muur staan en 'krabbel' met beide handen tegelijkertijd langs de muur naar boven. (oefening 3)
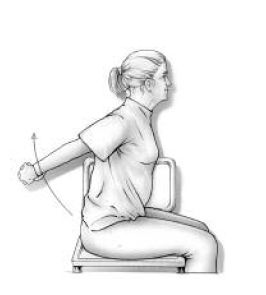
Je handen achter uw rug in elkaar houden. Vervolgens je armen gestrekt omhoog brengen. (oefening 4)
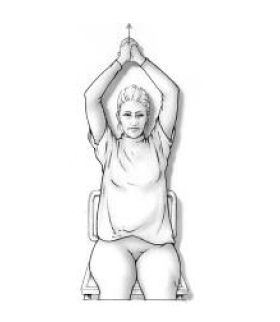
Je handen in elkaar vouwen. Daardoor wordt je arm aan de geopereerde kant gesteund. Je armen zo ver mogelijk gestrekt omhoog brengen. (oefening 5)
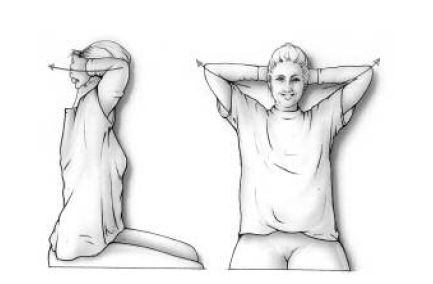
Je handen achter je oren tegen je achterhoofd leggen en vervolgens je vingers ineen strengelen. Houd je ellebogen eerst ontspannen naar voren en breng ze daarna zo ver mogelijk naar achteren. (oefening 6)
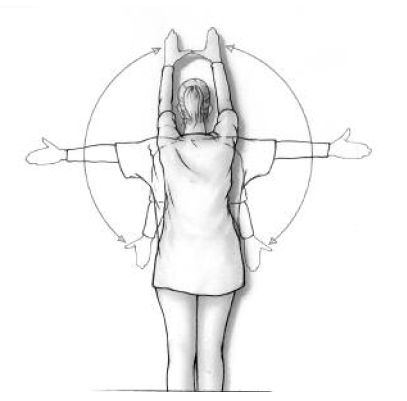
Staande tegen de muur beide armen zijwaarts omhoog brengen, zo hoog je kunt. Je handen blijven contact houden met de muur. (oefening 7)
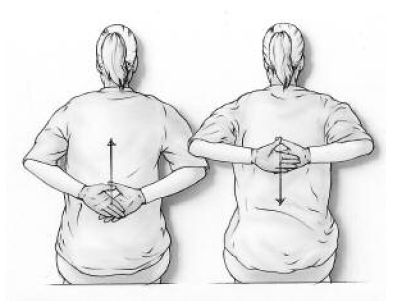
Leg je handen zo laag mogelijk op je rug en schuif ze langs je rug naar boven. (oefening 8)
Wachtlijstbemiddeling
Als je klachten erger worden terwijl je al op de wachtlijst staat, bel dan met de polikliniek waar je onder behandeling bent. Je behandelend arts kan dan overleggen en besluiten of je al dan niet eerder moet worden geopereerd.


