Totale heupprothese
Welkom in Bernhoven. Binnenkort onderga je een operatie waarbij je een nieuwe heup krijgt. In Bernhoven doen wij alles om je deskundige en veilige zorg te bieden, in een omgeving waar we je gastvrij ontvangen. Bernhoven ligt uniek, grenzend aan natuurgebied de Maashorst in Uden. Wij geloven dat deze inspirerende omgeving bijdraagt aan je welzijn.In onze zorg werken we samen met huisartsen en andere zorgpartners om de zorg voor jou altijd beter te maken.
Belangrijke telefoonnummers
- Polikliniek orthopedie 0413 - 40 19 71
- Afdeling fysiotherapie 0413 - 40 19 35
- Opname planning 0413 - 40 19 17
- Verpleegafdeling orthopedie 0413 - 40 32 04
- Receptie Bernhoven 0413 - 40 40 40 (na 17.00 uur en in het weekend)
Checklijst
- Krukken, of een rollator als je die al gebruikt
- Actueel medicatieoverzicht van de apotheek, mag niet ouder zijn dan één week!
- Eigen medicatie meenemen in de originele doosjes.
- Als je bloedverdunners gebruikt, graag je eigen doseringslijst meenemen van de trombosedienst.
- Telefoonnummers van de contactpersonen.
- Soepel zittende kleding, na de operatie kan het zijn dat het been wat gezwollen is, dus een ruim zittende broek is dan gemakkelijk.
- Gemakkelijk zittende stevige schoenen, liefst oudere schoenen die wat ruimer zijn, na de operatie zijn de voeten nog iets gezwollen. Denk aan sportschoenen, schoenen met een klittenband, of elastische veters.
App: Bernhoven Orthopedie
In de speciale app vind je alle informatie, aangevuld met filmpjes en animaties over de totale heupprothese. Via de app ontvang je herinneringen met betrekking tot je behandeling en de ingreep. De app is beschikbaar voor tablet en smartphone in iOS en Android. Je orthopedisch chirurg informeert je er graag over.
Rapid recovery
Bernhoven gebruikt voor de revalidatie van je heupprothese een snel herstelprogramma dat 'Rapid Recovery' heet. Het doel hiervan is om zo snel mogelijk na de operatie te werken aan je herstel, zodat je heup beter functioneert en er minder complicaties optreden.
'Rapid Recovery' werkt goed en is veilig. Het streeft naar betere zorg, waarbij jij als patiënt actief betrokken wordt door goede informatievoorziening.
Snel en veilig herstel
Het programma is gericht op snelle en veilige mobilisatie, die direct na de operatie op de verkoeverkamer al start met het bewegen van uw benen. Je kan en mag het geopereerde been meteen op de dag van de operatie al belasten.
Goede pijnstilling
Tijdens de operatie zorgt de anesthesioloog voor goede pijnstilling. Hierdoor heb je weinig tot geen pijn direct na de operatie.
Begeleiding door fysiotherapie
Op de afdeling ga je binnen 4 uur na de operatie met behulp van de fysiotherapeut uit bed en loop je al een paar pasjes en eventueel naar het toilet. Vervolgens wordt dit verder uitgebreid en gaat je lopen op de gang.
1. Informatie Heuparthrosis
1.1 Algemene informatie
De heup is een kogelgewricht. De kogel van het bovenbeen draait in de kom van het bekken. Op de kop en op de kom zit een laag kraakbeen dat ervoor zorgt dat alles soepel en makkelijk beweegt. De voornaamste reden voor een totale heupprothese is slijtage. Maar het kan ook nodig zijn nadat de heup is gebroken.
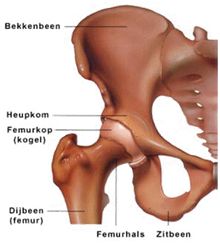
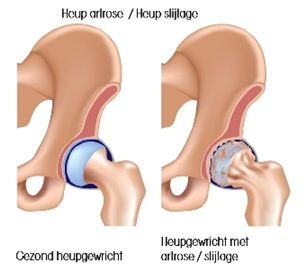
Slijtage (dat wordt ook ‘artrose’ genoemd) in het heupgewricht is een kwaal die veel voorkomt, vooral als mensen ouder worden. Het kraakbeen is niet glad meer, maar ruw geworden. Op sommige plekken kan zelfs al het kraakbeen verdwenen zijn.
1.2 Klachten
Als het kraakbeen slechter wordt, dan beweegt de kop niet meer soepel in de kom. Dit kan pijn, stijfheid en kraken veroorzaken. De pijn zit vaak in de lies en bij de billen en kan doortrekken naar het bovenbeen en de knie. Ook bij het opstaan ’s ochtends kan het pijn doen.
1.3 Onderzoek
Om zeker te weten dat er slijtage van de heup is, moet de orthopedisch chirurg eerst je heup onderzoeken en een röntgenfoto maken. Soms wordt een injectie met een pijnstiller in het heupgewricht geplaatst. Deze injectie kan de pijn voor een poosje minder maken.
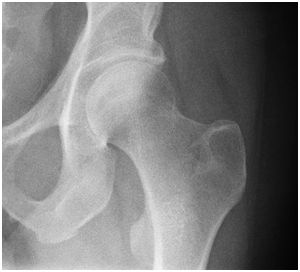
Röntgenfoto van een heup zonder slijtage
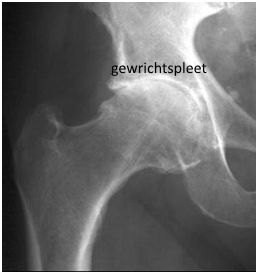
Röntgenfoto van een heup met slijtage
1.4 Behandeling
In het begin is opereren vaak niet meteen nodig. Er zijn meerdere manieren om met succes de pijn te verminderen. Hierbij kun je denken aan fysiotherapie, pijnstilling of afvallen. Helaas is het niet mogelijk om de schade die er is te herstellen.
Fysiotherapie
Een fysiotherapeut kan je helpen de spieren bij de heup steviger te maken. Zij hebben hier speciale programma’s voor. Door training komt er minder druk op het gewricht, waardoor de pijn minder wordt. Het is heel belangrijk om te blijven bewegen. De fysiotherapeut kan je tips geven om beter te bewegen. Het duurt wel enkele weken en het kost enige inspanning voordat je effect zult bemerken.
Verlies van gewicht
Als je afvalt, komt er ook minder gewicht op het heupgewricht. Hierdoor wordt de pijn minder. Een paar kilogram kan al verschil maken. Afvallen heeft ook een direct effect op je gezondheid waardoor je je beter voelt.
Hulpmiddelen
Met een rollator, een kruk of een stok kunt u zorgen dat er minder druk op uw heup komt. Hierdoor kunnen de klachten verminderd worden, waardoor een operatie misschien nog helemaal niet nodig is. Ook andere schoenen of zolen kunnen een positief effect hebben.
Pijnstillers
Eerst wordt paracetamol aangeraden. Als dat niet genoeg werkt, kan er een ander middel worden gegeven. Bijvoorbeeld naproxen of ibuprofen (in overleg met de arts want niet iedereen mag deze medicijnen gebruiken, soms zijn er ook maagbeschermers nodig). Vooral als je ’s nachts wakker wordt van de pijn, zijn dit goede middelen. Mocht je een lange wandeling gaan maken of een actieve vakantie voor de boeg hebben, is het ook mogelijk om tijdelijk pijnstillers te gebruiken.
Injecties in het heupgewricht
Er kan een injectie in het heupgewricht worden gegeven. Daarvoor wordt een middel gebruikt dat de pijn minder maakt (corticosteroïd). Na ongeveer 1 week zul je pijnvermindering ervaren. De injectie kan enkele weken tot maanden effect hebben.
Als het onderdrukken van de pijn en de fysiotherapie niet meer helpen, kan de orthopedisch chirurg je aanraden om een prothese van de heup te laten plaatsen.
Het is mogelijk dat bij je een operatie (nog) niet uitgevoerd kan worden. Dat hangt af van:
- Je gezondheid en andere ziektes die je hebt.
- Je leeftijd (als je nog jong bent: een prothese kan niet heel vaak vervangen worden).
- Je gewicht (als je teveel weegt krijgt je het advies af te vallen).
- Andere oorzaken in overleg met je arts.
1.5 Totale heup prothese
Bij het plaatsen van een ‘nieuwe heup’ worden de kom en de kop volledig vervangen. De kop wordt vervangen door een metalen kop en steel en de kom door een plastic kommetje. Er zijn een paar technieken om een totale prothese van de heup te plaatsen. De orthopedisch chirurg zal samen met je beslissen wat voor jou de beste keuze is.
Er zijn de afgelopen jaren veel soorten protheses van de heup ontwikkeld. Het hangt van de patiënt en van de orthopedisch chirurg af welke soort prothese wordt gekozen en welke techniek.
Er zijn verschillende technieken om de prothese in het bot vast te zetten: gecementeerd, ongecementeerd en hybride.
Gecementeerd betekent dat de kom en de steel allebei in het bot worden vastgezet door middel van cement (soort lijm). 28 procent van de prothesen wordt op deze manier in Nederland geplaatst.
Bij een ongecementeerde prothese wordt er geen cement gebruikt, maar groeit de prothese direct vast aan het bot. De prothese heeft een ruw oppervlak en er zit een speciaal laagje omheen waardoor het goed aan het bot kan vastgroeien. 63 procent van de prothesen wordt op deze manier in Nederland geplaatst.
Een hybride prothese betekent dat de heupkom zonder cement wordt vastgemaakt en de steel met cement, of andersom. Dit is op dit moment de minst gebruikte techniek in Nederland.


Gecementeerde heup Ongecementeerde heup
1.6 Resultaten
De resultaten van een totale heup prothese zijn zeer goed, meer dan 95 procent is tevreden. Een nieuwe heup gaat ongeveer 20 jaar mee. Dit is een gemiddelde. Bij sommige mensen gaat hij langer mee, en bij enkelen minder lang. Dat betekent dat het voorkomt dat de prothese vervangen moet worden na een aantal jaren (vooral jongere mensen). Elk jaar worden er in Nederland ongeveer 26.000 protheses van de heup geplaatst. De gemiddelde leeftijd is ongeveer 70 jaar.
1.7 Problemen tijdens en na de operatie
Bloeding
Bij elke operatie is er een kans op een nabloeding. Soms is het nodig opnieuw een operatie te doen om het bloeden te stoppen. Als je bloedverdunners gebruikt (zoals ascal, plavix, persantin of sintrom), vertel dit dan aan de orthopedisch chirurg en de anesthesioloog. Zij zullen dan beoordelen of je met de bloedverdunners moet stoppen, ermee door moet gaan of dat je vervangende medicatie gaat krijgen. Na de operatie kan wondlekkage van wondvocht ontstaan.
Infectie
Na de operatie is er een kans op een wondinfectie. Om dat te voorkomen krijg je voor, tijdens en na de operatie antibiotica. Een infectie kan soms doorgaan tot op de prothese. Als dit gebeurt, moet er opnieuw geopereerd worden. Dan wordt de heup schoongemaakt. Een enkele keer moet de prothese worden verwijderd. In Bernhoven is het risico van een infectie minder dan 1 procent. Dat is beter dan het landelijke gemiddelde.
Luxatie
De kop van de prothese kan uit de kom schieten. (medische term hiervoor is luxatie). De kans hierop is het grootst in de eerste 3 maanden. Je moet je goed aan de adviezen van de fysiotherapeut houden om dat te voorkomen. Het risico van uit de kom schieten ligt rond de 2 procent.
Trombose
Omdat je een tijdje minder goed kunt bewegen, kunnen er bloedstolsels in de bloedvaten ontstaan. Om dit te voorkomen krijg je medicatie (meestal kleine spuitjes) om het bloed te verdunnen. Het risico op trombose is minder dan één procent.
Zenuwbeschadiging
Tijdens de operatie kan een zenuw beschadigd worden. Daardoor kan een gedeeltelijke verlamming van het been ontstaan Bij beschadiging hiervan kan je een klapvoet krijgen. Dit gaat meestal over, maar het kan wel enkele maanden duren. Dit risico is minder dan 1 procent.
Loslating
Loslaten van de prothese op de langere termijn, dit betekent dat de heupprothese op een of andere manier kan loskomen van het omringende bot. De prothese kan dan eventueel vervangen worden (revisieoperatie), waarbij het resultaat dan meestal minder goed is dan na de eerste heupprothese.
1.8 Roken
Roken vergroot de kans op problemen bij het herstel en rondom de operatie. Wie tijdelijk stopt (van minimaal 4 weken voor de operatie tot minstens 4 weken na de operatie), halveert die kans. Meer informatie hierover lees je in Zorg voor beweging Jaarmagazine 2015. Je orthopedisch chirurg kan je ook meer informatie geven, klik hier voor het Zorg voor Beweging jaarmagazine.
1.9 Voorkómen van complicaties
Je orthopedisch chirurg zal zoveel mogelijk doen om het risico op complicaties te verminderen. Je krijgt al voor de operatie antibiotica om het risico op infectie te verminderen. Je krijgt medicijnen om trombose te voorkomen. Het is belangrijk te weten dat bepaalde patiënten meer risico's lopen dan andere.
Er is een verhoogd risico bij:
- patiënten met suikerziekte (diabetes mellitus);
- patiënten die met bepaalde medicijnen (immunosupressiva) behandeld worden;
- patiënten met een verminderde afweer voor infecties;
- patiënten die roken;
- patiënten met een overgewicht;
- patiënten met een chronische gebitsontsteking.
Het zal duidelijk zijn dat je aan deze laatste 3 risicofactoren zelf het meeste kunt doen!
2. De tijd van het bezoek aan de polikliniek tot aan je opname
2.1 PPO
Vóór de operatie ga je langs bij de anesthesioloog. Op het Preoperatief Poliklinisch Spreekuur (PPO) word je onderzocht en wordt alle informatie die nodig is rondom de operatie verzameld en beoordeeld. Dit duurt ongeveer 60 minuten. Zie informatie over anesthesie in deze folder.
De operatie kan gebeuren onder plaatselijke verdoving (met een ruggenprik) of algehele narcose. Samen met de anesthesioloog bespreekt je wat voor jou de beste keuze is.
Denk aan je Actueel Medicatie Overzicht (AMO)
Neem bij een opname of polikliniekbezoek altijd een actueel overzicht mee van de medicijnen die je gebruikt. Dit overzicht kun je ophalen bij je apotheek.
Als de arts medicatie wil voorschrijven, kan hij of zij in het overzicht zien welke medicijnen je al gebruikt. Zo voorkomen we dat je medicijnen krijgt die niet goed samengaan.
Het overzicht van jouw medicijnen heet een actueel medicatieoverzicht. Dit wordt ook wel AMO genoemd. Lees op deze pagina de veel gestelde vragen over het AMO.
Regionale anesthesie (plaatselijke verdoving.
Een veelgebruikte techniek bij een heupoperatie is de ruggenprik. Hierbij worden de zenuwen geblokkeerd, waardoor je onderlichaam gevoelloos wordt en je je benen tijdelijk niet meer kunt bewegen.
Bij een ruggenprik spuit de anesthesioloog door een dunne naald een verdovende vloeistof in je wervelkanaal. Deze prik doet niet meer pijn dan een gewone injectie. De verdoving werkt na enkele minuten en blijft ongeveer twee uur actief.
Als je het prettig vindt, kan het zijn dat je via het infuus een licht slaapmiddel krijgt, zodat je kort slaapt en de operatie niet bewust meemaakt. We gebruiken hiervoor een kortwerkend middel, zodat je na de operatie snel samen met de fysiotherapeut kunt gaan oefenen.
Algehele anesthesie (narcose)
Bij een algehele anesthesie wordt je bewustzijn en pijngevoel in het hele lichaam uitgeschakeld. Normaal gesproken wordt je met een prik (infuus) in slaap gebracht. Het inspuiten van het slaapmiddel kan een kortstondig, branderig gevoel in je arm veroorzaken.
Vlak voordat je in slaap valt, wordt er een masker met zuurstof voor je gezicht gehouden. Tijdens de operatie krijg je ook zuurstof toegediend via een buisje dat via je mond in de keelholte of luchtpijp wordt geplaatst. We gebruiken een kortwerkend middel, zodat je na de operatie niet te suf bent en zo snel mogelijk samen met de fysiotherapeut kunt gaan oefenen.
Voor de afspraken die met je op de PPO (Post Operatieve Zorg) gemaakt worden, raadpleeg je het 'blauwe boekje'.
2.2 Thuiszorg
Als je na je opname thuis komt, heb je mogelijk hulp nodig. Je kunt hulp nodig hebben in de huishouding, maar ook bij de dagelijkse verzorging, zoals het wassen van je rug en voeten of het aandoen van je schoenen en kousen.
Wanneer je alleen woont en/of geen hulp van een partner, familie of goede kennissen kunt krijgen, kan de thuiszorg ingeschakeld worden, indien nodig.
De persoonlijke verzorging wordt dan door het ziekenhuis aangevraagd bij de ontslagcoördinator.
Welke hulp heb ik nodig na de operatie? Wat moet ik vooraf regelen?
- Zo nodig thuiszorg 2x daags, of familie/partner die gedurende 6 weken kan helpen om de voeten/onderbenen te verzorgen.
- Maaltijdvoorziening (kun je zelf regelen).
- Zo nodig een alarmsysteem.
Zie voor meer informatie, folders: Het aanvragen van nazorg, Zorgaanbieders in de regio en Verwijzingen en voorzieningen nazorg.
2.3 Fysiotherapie
Om je herstel na de operatie te bevorderen, kan het wenselijk zijn om al vóór de operatie te trainen. Als je een goede conditie hebt voor de operatie, is er minder kans op complicaties en zal je herstel sneller verlopen.
2.4 Wel of niet reanimeren?
Wel of niet reanimeren is een moeilijk onderwerp waar je mogelijk nog nooit mee geconfronteerd bent. Toch is het belangrijk dat je voor de operatie hierover nadenkt. Het ziekenhuis wil niemand tegen zijn of haar wil reanimeren. De beslissing tot wel of niet reanimeren hangt af van de ernst van je aandoening, de toekomstverwachting, je levensvisie en de kans van slagen van een reanimatie.
Ook in jouw geval willen we weten hoe je over reanimeren denkt. Je maakt je definitieve beslissing bekend tijdens het gesprek op het preoperatief poliklinisch spreekuur (PPO).
Er zijn twee mogelijke keuzes:
- Je wilt niet gereanimeerd worden
Je laat tijdens het opnamegesprek met de arts weten niet gereanimeerd te willen worden. De behandelend arts zal zich ervan overtuigen dat je de consequenties van dit besluit goed overziet en zal je wens respecteren.
- Je wilt wel gereanimeerd worden
Wanneer je wel gereanimeerd wilt worden, zal de arts aan je wens gehoor geven, tenzij de situatie zo ernstig en uitzichtloos is dat de behandelend arts besluit reanimatie achterwege te laten. Een besluit om niet te reanimeren wordt altijd vastgelegd, zowel in het medisch als in het verpleegkundig dossier van de patiënt en wordt met de verantwoordelijke verpleegkundige besproken. De behandelend arts blijft eindverantwoordelijk.
2.5 Verdere adviezen
Als je voor de operatie ergens een ontsteking heeft (roodheid, een warme plek, koorts en/of pijn), dan moet je dat telefonisch melden bij de polikliniek orthopedie.
- Polikliniek orthopedie 0413 - 40 19 71
Een ontsteking of infectie kan zich door het lichaam verspreiden en kan dus ook bij de heupprothese uitkomen. Soms moet de operatie uitgesteld worden.
3. Je opname in het ziekenhuis tot en met de operatie
Voor meer informatie klik hier.
3.1 Algemeen
Zorg ervoor dat je je ’s ochtends gedoucht heeft vanwege de hygiëne.
- Verwijder make-up, bodycreme’s, sieraden en piercings.
3.2 Afdeling
Op de dag van de operatie moet je met een nuchtere maag op de afdeling komen. Dat betekent dat je ’s ochtends niets meer mag eten of drinken.
'Nuchter' zijn betekent dat je maag leeg is. Dit voorkomt dat de inhoud van je maag tijdens de operatie in je luchtpijp en longen terechtkomt, wat ernstige complicaties kan veroorzaken. Je moet voor een operatie altijd nuchter zijn, ook als je een regionale verdoving (bijvoorbeeld een ruggenprik) krijgt.
Op de PPO hoor je wanneer je nuchter moet zijn en welke medicijnen je wel of niet mag gebruiken. Wat er met jou afgesproken is, staat in het zogenoemde blauwe boekje. Het is belangrijk dat je deze informatie leest.
3.3 Naar de operatiekamer
Voordat je de operatiekamer ingaat, wordt er een infuus geprikt. Heb je gekozen voor een ruggenprik dan wordt deze op de voorbereidingsruimte geplaatst.
Er wordt een paar keer naar je naam en geboortedatum gevraagd. En ook voor welke operatie je komt. Dat is een extra controle om ervoor te zorgen dat er geen misverstanden zijn.
3.4 Op de operatiekamer
Op de operatiekamer ga je op je zij liggen op de operatietafel. Als alles goed is, begint de operatie. Als je afgesproken hebt om algehele narcose te krijgen of te slapen, dan gebeurt dit nu. De operatie duurt meestal 1 tot 1,5 uur.
Na de operatie word je naar de uitslaapkamer gebracht. Daar houden we je nog even in de gaten om te kijken of de pijn onder controle is en of je niet misselijk bent. Daarna ga je naar de afdeling en mag je weer eten en drinken.
4. Na uw operatie
Na de operatie ga je naar de uitslaapkamer. Daar houden we je nog even in de gaten om te kijken of de pijn onder controle is en of je niet misselijk bent. Daarna ga je naar de afdeling en mag je weer eten en drinken.
Binnen ongeveer vier uur na de operatie komt de fysiotherapeut bij je langs. Je mag dan onder begeleiding uit bed en een rondje op de kamer lopen met behulp van een looprek.
De dag na de operatie wordt het lopen met krukken of een rollator op de gang geoefend. Ook krijg je oefeningen om de beweeglijkheid van het gewricht en de aansturing van de spieren te bevorderen. Er wordt een controlefoto gemaakt en je Hb (hemoglobine: aantal rode bloedcellen) wordt geprikt. Vervolgens wordt je looppatroon geoptimaliseerd en de loopafstand uitgebreid. Traplopen wordt, indien nodig, geoefend. Oefeningen voor thuis worden doorgenomen. De hechtingen zijn oplosbaar en hoeven niet verwijderd te worden.
Trombose
Na de operatie moet je 5 weken lang fraxiparine spuiten. Dit zijn kant en klare spuitjes die je bij je zelf moet spuiten om trombose te voorkomen. Tijdens je verblijf leren wij je dit.
Physician assistant (PA)
Dagelijks komt er een physician assistant of een orthopedisch chirurg langs, om al je medische vragen te beantwoorden. Een Physician assistant (kortweg PA) beschikt over brede medische kennis en vaardigheden en handelt binnen het specialisme waarin hij/zij tenminste werkzaam is op het niveau van basisarts.
5. Naar huis of revalideren
5.1 Wanneer naar huis
Als je goed met hulpmiddelen kunt opstaan, lopen en naar het toilet gaan, dan mag je naar huis. Dat is meestal na 1 à 2 dagen. Er wordt voor je een controle afspraak gemaakt na 8 weken. De PA belt je na ongeveer 1 week op om te vragen hoe het met je gaat. De pleister mag op de ochtend van de belafspraak verwijderd worden.
Hoe verzorg je de wond?
Je operatiewond is verbonden met speciaal verband: Aquacel Surgical verband.
Wat is Aquacel Surgical verband?
Na een operatie komt er bloed en/of vocht uit de wond, dit wordt wondvocht genoemd. Dit is normaal. Aquacel Surgical is speciaal verband dat dit wondvocht opvangt. Het verband bestaat uit een absorberend gedeelte en een waterdichte, flexibele laag. Het kan daardoor veel wondvocht opnemen en vasthouden. Je mag gewoon douchen met het verband.
Hoe ziet Aquacel Surgical verband eruit?
Door het opnemen en vasthouden van het wondvocht kan het verband verkleuren. Dit is helemaal niet erg en heeft geen negatieve invloed. De operatiewond zal onder het verband goed genezen.
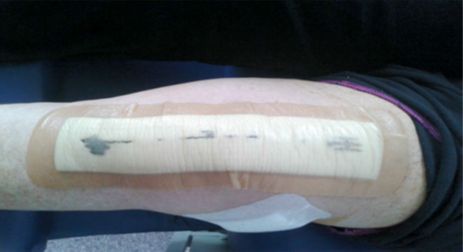
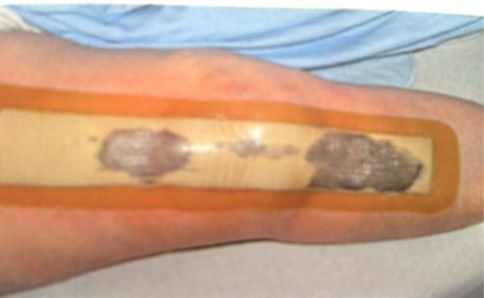
Verband zonder wondvocht verband met wondvocht
Je verwijderd zelf de Aquacell pleister
Het verband houdt bacteriën en virussen van buitenaf tegen. Om infectie van de wond en blaarvorming te voorkomen, is het belangrijk om het verband zo min mogelijk te verwisselen. Je laat het verband daarom na de operatie zitten en verwijdert het pas op de ochtend van je belafspraak.
Laat het verband aan de randen en/of de hoekjes wat los? Plak dit dan met een pleistertje vast. Dit voorkomt dat het verband te snel helemaal loslaat of dat er vocht onder komt (bijvoorbeeld tijdens het douchen).
Het kan zijn dat het toch nodig is om de pleister eerder te verwijderen. Dit kun je zelf doen.
- de wond onder het verband door lekt;
- je ongebruikelijk veel pijn heeft;
- de wond rood is, irriteert en/of jeukt;
- het verband tot en met de plakranden verzadigd is met wondvocht, zoals op de foto hieronder.
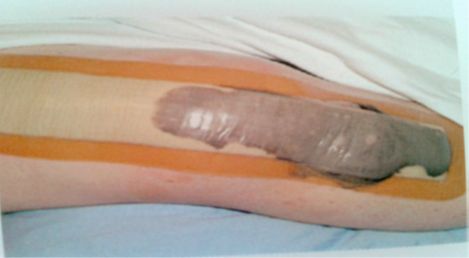
Als de wond nog iets na lekt, kun je hier een normale pleister op plakken. Wanneer de wond droog is, hoeft er geen pleister meer op. Maakt je je zorgen nadat je de wond toch opnieuw hebt moeten verbinden of heb je hierover nog vragen? Bel dan naar de polikliniek orthopedie. Dat kan op werkdagen van 9.00 tot 17.00 uur, telefoonnummer: 0413 - 40 19 71
5.2 Leefadviezen
De adviezen die we hier nomen zijn belangrijk voor je herstel en je welzijn.
Wondverzorging
De wond is gesloten met oplosbare hechtingen en hoeven niet verwijderd te worden.
Leefadviezen
- Je mag alle bewegingen maken op eigen kracht, maar de bewegingen mogen niet geforceerd uitgevoerd worden.
- Beweeg ten alle tijde binnen de pijngrens.
- Je mag mobiliseren met hulpmiddel (krukken of rollator), verdere instructies volg je op via je eigen fysiotherapeut.
- Voor een beter herstel, wissel mobiliseren en rust met elkaar af.
- Maak gebruik van een hoge rechte stoel met armleuningen om te zitten.
- Volledig herstel duurt 6 - 9 maanden
5.3 Wat te doen bij problemen?
Bij problemen kun je contact opnemen met de polikliniek orthopedie of buiten kantooruren en in het weekend met de spoedeisende hulp.
Problemen kunnen zijn:
- De huid rondom de wond is rood, gezwollen en warm, je hebt koorts (meer dan 38,5 gr) en/ of rillingen.
- Plotselinge heftige pijn en onvermogen tot staan.
- Er sprake is van een infectie op een andere plek in het lichaam bijvoorbeeld keel/ blaas/ longontsteking of een pussende wond. Een dergelijke infectie kan de nieuwe heup aantasten. Direct starten met antibiotica is erg belangrijk.
- Een nabloeding.
- Acute hevige pijnklachten.
5.4 Wat te doen bij een infectie of een operatie als je een prothese hebt?
Nu je een prothese hebt, is het in de regel niet nodig dat je antibiotica krijgt als je een operatie krijgt of een ingreep bij de tandarts. Je kunt wel even vertellen dat je een prothese hebt.
6. Veel gestelde vragen over een heupoperatie
Hoe lang blijft mijn heup gevoelig/ pijnlijk?
Je been kan na de operatie dikker zijn dan het andere been, dit is niet abnormaal. Het dik worden zal verminderen door dagelijks de benen omhoog te leggen en door weer in beweging te komen. Dit kan enkele weken duren. De pijn na het plaatsen van een heupprothese wordt geleidelijk aan minder, beginnend ongeveer 1-2 weken na de operatie. Advies is goed je pijnstilling te gebruiken.
Hoe vaak moet ik oefenen en hoe weet ik dat ik teveel geoefend heb?
Overleg dit met je fysiotherapeut. Voer je de oefeningen serieus uit, maar overdrijf het niet! Bij te veel oefenen vermeerdert de zwelling en de pijn.
Wanneer mag ik weer fietsen en autorijden?
Als je voor de operatie ook regelmatig fietste, mag je ongeveer zes weken na de operatie weer gaan fietsen. Je moet wel voldoende controle over je been hebben en je moet je goed genoeg voelen om te fietsen. Gebruik bij voorkeur een damesfiets vanwege de lage instap. Oefenen op een hometrainer is aan te raden.
Autorijden is een individuele beslissing. Het blijft altijd jouw eigen verantwoordelijkheid om te beoordelen of je in staat bent om te rijden. Als je voldoende controle hebt over je geopereerde heup, kun je na zes weken weer autorijden.
Moet ik iets aangeven bij de douane, kan ik door het poortje bij het vliegveld, kan ik problemen krijgen bij een MRI-scan?
In je prothese is titanium/roestvrij staal verwerkt. Dit kan bijna zeker een signaal geven bij een douanepoortje. Leg in dat geval rustig uit dat je een prothese hebt. Een brief of pasje waarin staat dat je een prothese hebt, heeft weinig zin, omdat de douane je toch moet controleren.
Bij een eventuele MRI-scan in de toekomst moet je melden dat je een prothese hebt. In het algemeen kan het onderzoek wel plaatsvinden.
De huid is gevoelloos. Kan dat?
Ja dat kan. De oppervlakkige huidzenuwen zijn doorgesneden. Het duurt een tijd voordat dit weer aan elkaar is hersteld. Meestal wel een half jaar, soms is dit blijvend. Advies is om de 1ste 3-4 maanden niet direct met het litteken in de zon te komen.
Wanneer mag ik weer sporten?
Er is een groot verschil tussen de belasting en het risico van sporten. Een prothese is een mechanische vervanging van je eigen gewricht en is niet gemaakt voor intensieve of zware sport. Er zijn mensen die skiën, tennissen en hardlopen, maar dit brengt grote risico's met zich mee en verkort de levensduur van de prothese.
Sporten is mogelijk vanaf 3 tot 6 maanden na de ingreep, maar dit hangt grotendeels af van je revalidatie.
Zijn er bewegingen die ik niet mag maken?
Alle bewegingen kunnen gemaakt worden mits deze niet geforceerd gaan. Diep buigen in de heup en het been naar binnen draaien dient vermeden te worden. Als je gaat slapen leg dan de eerste 6 weken een kussen tussen de knieën.
Seksualiteit
De pijn die de seks beperkt voor de operatie is vrijwel meteen weg na de operatie. De heup wordt vanzelf soepeler. Dit proces heeft tijd nodig. Eerste stap is herstel en opbouw van intimiteit en met een gezond verstand een rustige start, maar uiteindelijk zijn er hierbij geen beperkingen meer.
Meer informatie
Op de website samenbeterthuis.nl vind je ook nog praktische tips en adviezen over hulpmiddelen, thuiszorg en is een aantal voorlichtingsfilmpjes gepubliceerd over hoe je bepaalde (loop)hulpmiddelen thuis kunt gebruiken.
7. Thuis, en dan?
7.1 Fysiotherapie
Na de operatie moet je minimaal 6 weken oefenen, thuis en met de fysiotherapeut.
In deze periode worden zo mogelijk de hulpmiddelen afgebouwd. Dit mag niet te snel gebeuren, want een verkeerd (waggelend) looppatroon is moeilijk af te leren. Hoe lang uw revalidatie duurt is afhankelijk van leeftijd, conditie, eventuele nevenproblematiek en uw persoonlijke doelen. Goede spierkracht , stabiliteit en coördinatie zijn belangrijk.
Beenlengte verschil na THP
Het is vrij gebruikelijk dat je na het plaatsen van een heupprothese het gevoel heeft dat je been langer is geworden, terwijl dit objectief niet het geval is. De heup moet zich als het ware nog “zetten” In een uitzonderlijk geval moet het been wat langer gemaakt worden om een stabiele heup te bereiken. in dat geval is soms een hieltje of zooltje onder het andere been een goede oplossing.
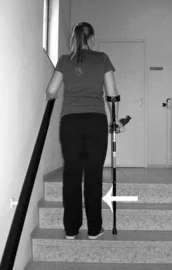
Oefeningen
Klik hier om video's te bekijken van onderstaande oefeningen.
Trap op:
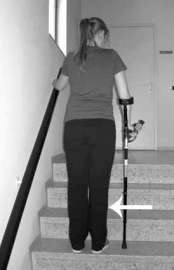 |
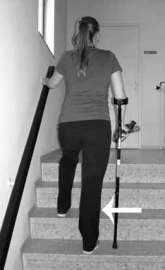 |
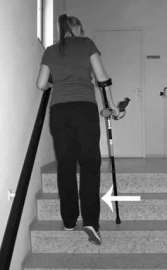 |
 |
Trap af:
 |
 |
 |
 |
Voor een video van het traplopen: download de gratis Patient Journey app ‘Bernhoven orthopedie’.
Oefeningen na de operatie voor thuis
Zorg voor voldoende veiligheid tijdens het oefenen
- Zoek bijvoorbeeld steun bij het aanrecht of een stevige tafel
- In principe geldt voor elke oefening tien herhalingen en 3 maal daags een sessie
- Merk je dat dit nog te zwaar of te pijnlijk is, dan verminder je het aantal herhalingen of je oefent alleen het geopereerde been
- Je mag tijdens het oefenen wel lichte pijn ervaren, maar deze pijn moet na het oefenen binnen 5 minuten weer weg zijn
- Voer de oefeningen secuur en in een rustig tempo uit, dat heeft meer effect dan snelle bewegingen
 |
 |
 |
1. Knie heffen 2. Heup strekken 3. Heup zijwaarts heffen
7.2 Adviezen voor thuis
- Gebruik in de douche een douchestoel voor je veiligheid.
- Elastische veters voor je schoenen, waardoor je makkelijker de schoenen aankrijgt.
- Om kousen en schoenen aan te trekken, kun je gebruik maken van een Helping hand of een lange schoenlepel (foto).


- Verwijder thuis losse kleedjes op de vloer vanwege valgevaar.
- Eventuele aangemeten steunkous moet je gebruiken tot de eerste controle.
- Een hoge stoel met armleuningen, zodat je kunt steunen met opstaan en zitten.
- Bij een laag toilet kan een zitverhoger zeer nuttig zijn, net als een steun in de douche.


Heb je nog vragen?
Heb je na het lezen van de informatie toch nog vragen? Aarzel dan niet en stel je vragen aan je behandelend arts of neem contact op met de polikliniek orthopedie: 0413 – 40 19 71


