Verwijderen van de baarmoeder
In het kort
Bij menstruatieklachten, vleesbomen of een verzakking kan het nodig zijn de baarmoeder te verwijderen. Een andere naam hiervoor is uterusextirpatie of hysterectomie. De grootte van de baarmoeder, de mate van verzakking van de baarmoeder en de reden waarom de baarmoeder verwijderd wordt, zijn bepalend voor de manier waarop de operatie plaatsvindt: een buikoperatie, een kijkoperatie of via de schede. De eierstokken en eileiders blijven meestal zitten.
Waarom wordt de baarmoeder verwijderd?
Er bestaan verschillende redenen voor een baarmoederverwijdering:
- menstruatieklachten (zie Hevig bloedverlies bij de menstruatie)
- myomen (vleesbomen) (zie Myomen)
- endometriose en/of adenomyose
- pijn in de onderbuik
- afwijkende cellen of kanker van de baarmoeder
- verzakking
Menstruatieklachten
Het optreden van hevige, langdurige en onregelmatige menstruaties of bloedverlies tussen de menstruaties door kan een reden zijn om de baarmoeder te verwijderen.
Deze menstruatieklachten kunnen een gevolg zijn van afwijkingen van de baarmoeder zelf, zoals bijvoorbeeld vleesbomen in de baarmoeder (myomen). Het is ook mogelijk dat het slijmvlies van de baarmoeder afwijkingen vertoont (baarmoederslijmvlieskanker of poliepen). Menstruatieklachten kunnen ook veroorzaakt worden door een onregelmatige aanmaak van hormonen.
Eventueel kunnen deze klachten op een andere manier behandeld worden (zie Hevig bloedverlies bij de menstruatie), maar als deze behandelingen onvoldoende resultaat hebben, als je er niet voor in aanmerking komt of als je een definitieve oplossing wilt, kan een baarmoederverwijdering een goede behandeling zijn.
Myomen (vleesbomen)
Myomen zijn goedaardige verdikkingen (spierknobbels) van de spierlaag van de baarmoeder. Ze kunnen sterk wisselen in aantal en grootte. Meestal geven ze geen klachten, maar soms leiden ze tot frequent bloedverlies of buikpijn, met name tijdens de menstruatie. Een hoogst enkele keer is de vruchtbaarheid verminderd.
Een baarmoederverwijdering is alleen nodig als de klachten niet op een andere manier te behandelen zijn. Welke behandeling het beste is, hangt af van je leeftijd, het aantal, de grootte en de plaats van de vleesbomen. Soms is het mogelijk om alleen de vleesbomen te verwijderen en de baarmoeder te behouden. Je kunt het beste de mogelijkheden met je gynaecoloog bespreken (zie Myomen).
Wat is endometriose en adenomyose
Endometriose is de aanwezigheid van baarmoederslijmvlies buiten de holte van de baarmoeder. Al;s het baarmoederslijmvlies diep in de wand van de baarmoeder zit, noemt men dit ook wel adenomyose. Behandeling van endometriose en adenomyose is alleen nodig bij klachten. Bij endometriose is het maar zelden nodig de baarmoeder te verwijderen; dit gebeurt alleen als andere behandelingen geen resultaat hebben gegeven. Als je met de gynaecoloog besluit tot een baarmoederverwijdering, kan het verstandig zijn de eierstokken ook te verwijderen. Deze maken hormonen (oestrogenen) aan die na de operatie endometriose kunnen blijven veroorzaken.
Pijn in de onderbuik
Chronische pijn in de onderbuik komt maar zelden door gynaecologische afwijkingen. Als er geen afwijking aan de inwendige geslachtsorganen bestaat, nemen de pijnklachten meestal wel af na verwijdering van de baarmoeder, maar na een paar maanden keren ze vaak weer terug. Dit komt omdat aan de achterliggende problemen niets is veranderd. Bij buikpijnklachten is een baarmoederverwijdering dan ook maar zeer zelden de beste oplossing.
Verzakking
Klachten die passen bij een verzakking van de blaas, van de baarmoeder en/of de endeldarm kunnen een reden zijn om de baarmoeder te verwijderen. Soms wordt eerst geprobeerd of een andere behandeling voldoende resultaat geeft. Als de baarmoeder naar buiten zakt, is het meestal ook nodig deze te verwijderen. Bij sommige operaties voor verzakkingen is het mogelijk om de baarmoeder te laten zitten.
Welke operatiemethoden zijn er voor een baarmoederverwijdering?
Een baarmoeder kan op verschillende manieren worden verwijderd:
- via de schede (vaginaal)
- via de buikwand door middel van een snede (abdominaal)
- via de buikwand door middel van een kijkbuisoperatie (laparoscopisch)
Bij de baarmoederverwijdering via de schede en door middel van een kijkbuisoperatie is er altijd een
kleine kans dat de gynaecoloog tijdens de ingreep alsnog moet overgaan op een buikoperatie.
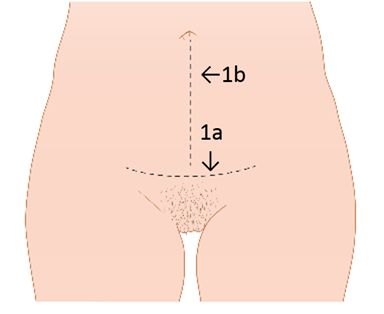
fig. 1A + 1B
1A: horizontale lijn, meest gebruikte (bikini)snede; 1B: verticale lijn, snede bij (meestal) laparoscopische baarmoederverwijdering
Als de baarmoeder wordt verwijderd worden meestal ook de baarmoederhals en baarmoedermond weggehaald. De gynaecoloog zal met je bespreken of ook de eileiders en/of de eierstokken verwijderd moeten worden.
Verwijdering van de baarmoeder via de schede (vaginale uterusextirpatie)
De gynaecoloog past deze methode toe als de baarmoeder niet te groot is en vanzelf al iets in de schede naar beneden komt. Bij deze operatie moet de baarmoedermond mee verwijderd worden. Bij een verzakking van de blaas en/of endeldarm kan deze manier van opereren worden gecombineerd met een operatie aan de voor- of achterwand van de schede. Het voordeel van deze manier van opereren is dat je alleen een (onzichtbaar) litteken boven in de schede krijgt en dus geen buiklitteken. Meestal herstel je weer snel.
Verwijdering van de baarmoeder via de buikwand (abdominale uterusextirpatie)
Als verwijdering via de vagina niet mogelijk is of als je wilt dat de baarmoedermond behouden blijft, vindt de operatie plaats via de buikwand. De snede wordt iets boven het schaambeen gemaakt, meestal horizontaal, en is ongeveer 10-15 cm lang (bikinisnede). Bij een grote baarmoeder of bij baarmoederkanker is het soms nodig om meer ruimte te scheppen door een verticale snede van de navel omlaag naar het schaambeen te maken (mediane onderbuikincisie) (zie figuur 1a en 1b).
Verwijdering van de baarmoeder via de buikwand per laparoscoop (kijkbuisoperatie)
Vaak is de baarmoeder niet te groot maar wel te weinig verzakt om via de vagina verwijderd te kunnen worden. Dan kan een kijkbuisoperatie plaatsvinden. Bij deze techniek maakt de gynaecoloog 3 tot 4 sneetjes in de buikwand (zie figuur 2). Via een snee net onder de navel wordt een kijkbuis (laparoscoop) in de buik gebracht; via de andere sneetjes brengt men instrumenten in de buikholte waarmee de baarmoeder wordt losgemaakt. Aan het einde van de operatie wordt de baarmoeder via de schede of (in kleine stukken) door de kijkbuis weggehaald. Om de baarmoeder in stukjes te snijden wordt gebruik gemaakt van een soort boor. Soms, maar niet altijd, is het mogelijk de baarmoederhals te behouden.
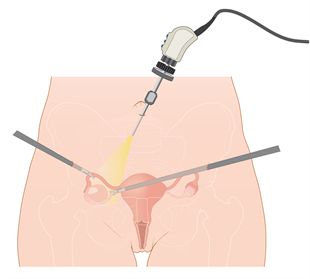
fig. 2: littekens na een baarmoederverwijdering via een kijkbuisopeartie
Kun je zelf kiezen?
Bij goedaardige aandoeningen hoeft de baarmoeder niet meteen verwijderd te worden. Neem dus de tijd om na te denken en de voor- en nadelen goed te overwegen. Bespreek met de gynaecoloog de mogelijkheden van eventuele alternatieve behandelingen. Kies je voor een baarmoederverwijdering, bespreek dan welke operatiemethode voor je het beste lijkt. Vooral bij vrouwen die niet of nauwelijks zelf over de operatie hebben kunnen beslissen, kunnen emotionele klachten voorkomen. Bedenk daarom dat jij degene bent die beslist over al dan niet opereren, zeker wanneer het een goedaardige afwijking betreft.
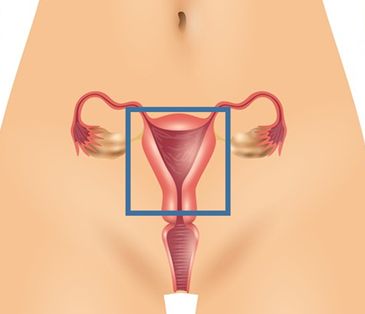
fig. 3: supravaginale baarmoederverwijdering: behoud van de baarmoederhals
Welke methode?
Afhankelijk van de grootte van de baarmoeder, de mate van verzakking van de baarmoeder in de schede en waarom de baarmoeder wordt verwijderd, stelt de gynaecoloog je de operatie voor waarbij de minste risico's zullen bestaan en de operatie en je herstel optimaal zullen verlopen. Bij de keuze van de methode is het van belang of ook de baarmoederhals en/of de eierstokken verwijderd moeten worden.
Wel of niet verwijderen van de baarmoederhals
Bij een baarmoederverwijdering wordt de baarmoederhals in principe ook altijd verwijderd. Alleen bij een operatie via de buik is het mogelijk de baarmoederhals te laten zitten. Er zijn kleine voor- en nadelen verbonden aan het wel of niet verwijderen van de baarmoederhals.
Voordelen van het verwijderen van de baarmoederhals:
- er kan geen baarmoederhalskanker meer ontstaan en je hoeft dus geen uitstrijkjes meer te laten maken.
Nadelen van het verwijderen van de baarmoederhals:
- er is een kleine kans op beschadiging van de ureter (de urineleider van de nier die naar de blaas loopt, vlak naast de baarmoederhals).
Mogelijk voordeel van het laten zitten van de baarmoederhals:
- de operatie kan misschien iets korter duren.
Mogelijk nadeel van het laten zitten van de baarmoederhals:
- er bestaat een kans van ongeveer tien procent dat, op het moment waarop de menstruatie zou plaatsvinden, (licht) bloedverlies blijft optreden, omdat er nog baarmoederslijmvlies in de baarmoederhals is achtergebleven.
Voor het vrijen en het plassen lijkt er geen verschil te bestaan of de baarmoederhals nu wel of niet verwijderd wordt. Wetenschappelijk onderzoek heeft hierin geen verschil aangetoond. Soms blijkt tijdens de operatie dat het verstandiger is de baarmoedermond alsnog te laten zitten. Dit kan bijvoorbeeld als er een vleesboom in de weg zit of als er verklevingen zijn in de onderkant van de
buikholte.
Wel of niet verwijderen van de eierstokken
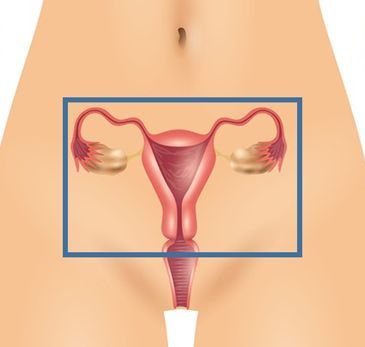
fig. 4: Baarmoederverwijdering met verwijdering van de eierstok(ken) en eileider(s)
De eierstokken kunnen zowel via de schede als via de buikwand worden verwijderd, maar als de baarmoederverwijdering via de schede plaatsvindt, is het lastig om zo ook de eierstokken weg te halen.
Voorbereiding
Opname en opnamedatum
Voor een baarmoederoperatie wordt je 1 tot 2 dagen in het ziekenhuis opgenomen. Je maakt een afspraak voor de operatie en eventuele voorbereidingen bij de polikliniek Gynaecologie. Daarna laat je je inschrijven bij Opname Planning voor de ziekenhuisopname en krijg je een afspraak voor het spreekuur PPO (Preoperatief Poliklinisch Onderzoek).
Ongeveer een week van tevoren informeert Opname Planning je over de dag en het tijdstip van je opname. Afhankelijk van het tijdstip van je operatie, word je op de dag zelf of de dag ervoor opgenomen. Soms kan het nodig zijn dat je een paar dagen voor de opname nog een keer naar de polikliniek moet voor een laatste uitleg. Als dat voor jou geldt, bespreekt de gynaecoloog dit met je.
Spreekuur PPO
Denk aan uw Actueel Medicijn Overzicht (AMO)
Actueel medicatieoverzicht (AMO); meenemen voor uw eigen veiligheid
Neem bij een opname of polikliniekbezoek altijd een actueel overzicht mee van de medicijnen die je gebruikt. Dit overzicht kun je ophalen bij je apotheek.
Als de arts medicatie wil voorschrijven, kan hij of zij in het overzicht zien welke medicijnen je al gebruikt. Zo voorkomen we dat je medicijnen krijgt die niet goed samengaan.
Het overzicht van jouw medicijnen heet een actueel medicatieoverzicht. Dit wordt ook wel AMO genoemd. Lees op deze pagina de veel gestelde vragen over het AMO.
Anesthesioloog en verdoving
De verdoving wordt afgestemd op jouw gezondheid, conditie en de operatie die je ondergaat. De anesthesioloog schat in welke risico's er aan de operatie en de verdoving verbonden zijn en kan, indien nodig, aanvullend onderzoek laten doen, zoals bloedonderzoek, een röntgenfoto of een consult bij een andere specialist. Bij medische ingrepen zijn vaak verschillende vormen van verdoving mogelijk. Hoewel je mee kunt beslissen en in veel gevallen een keuze hebt, is het niet altijd mogelijk om alle consequenties daarvan te overzien. Daarom wordt de uiteindelijke vorm van verdoving altijd door de anesthesioloog bepaald. De anesthesioloog die tijdens je operatie aanwezig is, kan een andere anesthesioloog zijn dan degene die je hebt gesproken tijdens het PPO-spreekuur.
Verpleegkundige en persoonlijke instructie
Hulp thuis
Operatie
Waar meld je jezelf?
Op de afgesproken dag en tijdstip meld je je op de verpleegafdeling gynaecologie, tel. 0413 - 40 32 16.
Voorbereidingen operatie
Voor je naar de operatiekamer gaat krijg je van de verpleegkundige:
- een kalmerend medicijn;
- een pijnstiller om na de operatie minder pijn te hebben.
Operatie
Na de operatie
Wat kun je verder na de operatie verwachten?
- De eerste dag na de operatie heb je een infuus in je arm. Dit is een plastic slangetje dat gebruikt wordt voor het toedienen van medicijnen, vocht en eventueel een bloedtransfusie.
- Na de operatie word je urine uit de blaas afgevoerd via een slangetje (katheter). De urine komt via het slangetje in een zakje dat opzij van je bed hangt. Dit is nodig omdat het plassen vlak na de operatie vaak moeilijk gaat. Je blaas blijft leeg en je voelt geen aandrang om te plassen. De katheter wordt op de eerste of tweede dag verwijderd.
- Na een vaginale operatie blijft er soms een tampon in de vagina achter. Deze tampon wordt de eerste of tweede dag na de operatie weer verwijderd. Dit is niet pijnlijk.
- Vaak kun je na een vaginale dan wel een laparoscopische operatie de volgende dag naar huis mits je goed hersteld.
- Soms is een plastic slangetje (drain) in de wond bevestigd om wondvocht weg te zuigen. Dit slangetje wordt meestal na 1-2 dagen verwijderd.
- De eerste weken na de operatie kun je nog wat vaginale afscheiding opmerken. Vooral de eerste dagen na de operatie kan dit bloederig zijn.
- Na enkele weken lossen de hechtingen op. Je zult wellicht zien dat je draadjes verliest.
De dagen na de operatie
Eten en drinken
De eerste dag begin je voorzichtig met eten en drinken. De dagen erna mag je weer normaal eten en drinken. Winden laten is een positief teken: de darmen komen weer op gang. Het infuus in je arm blijft 1 of 2 dagen zitten. Het infuus wordt verwijderd als je niet meer misselijk bent, je zelf voldoende kunt drinken en als je `windjes' begint te laten.
Bewegen
Na de operatie is het belangrijk dat je snel weer in beweging komt, dit bevordert je herstel. Je mag de eerste dag al uit bed en op een stoel zitten, al is dit de eerste keren vaak nog pijnlijk. De dagen erna ga je geleidelijk aan steeds meer bewegen. Eventueel komt de fysiotherapeut bij je langs om ademhalingsoefeningen te doen. Een goede buikademhaling is belangrijk om complicaties, zoals een longontsteking, te voorkomen.
Dagelijkse verzorging
De hechtingen
Naar huis
Adviezen voor thuis
- In het algemeen is een periode van 6 weken na thuiskomst nodig voor volledig herstel. In die periode is het raadzaam toe te geven aan vermoeidheid, in ieder geval méér dan men voorheen gewend was. Ook is het verstandig om de wond niet teveel op de proef te stellen. Dat wil zeggen: niet werken, niet sporten, geen zware dingen tillen (wasmanden, stofzuigers, vuilniszakken, zware tassen etc) en geen seksuele gemeenschap hebben. Kleine huishoudelijke werkzaamheden (koken, afwassen, strijken etc.) en activiteiten ondernemen (wandelen, boodschappen doen, op bezoek gaan etc.) kun je gerust doen.
- Het is verstandig de eerste 4-6 weken niet zelf een auto te besturen. Als je een laparoscopische of vaginale operatie heeft gehad dan kun je 2 tot 4 weken aanhouden. Dit is omdat door de narcose je concentratievermogen (tijdelijk) is verminderd.
- Als je baarmoeder verwijderd is als onderdeel van een verzakkingsoperatie, krijg je het advies om ook thuis met de bekkenbodemoefeningen van de fysiotherapeut door te gaan.
- Het maken van een uitstrijkje om baarmoederhalskanker in een vroeg stadium op te sporen is niet meer nodig, tenzij de baarmoedermond is blijven zitten.
- Geslachtsgemeenschap is de eerste 6 weken niet verstandig.
Problemen thuis
Mochten er thuis toch nog problemen ontstaan, neem dan gerust contact op met het ziekenhuis of je huisarts. Je kunt bellen naar de afdeling gynaecologie: 0413 - 40 32 16.
Nacontrole
Tussen 4 en 6 weken na ontslag uit het ziekenhuis kom je op de polikliniek gynaecologie voor nacontrole. Na deze controle mag je meestal je gebruikelijke dagelijkse activiteiten (werk) weer gaan doen.
Gevolgen
Zonder een baarmoeder kan een vrouw niet meer zwanger worden en niet meer menstrueren. De hieronder beschreven gevolgen zijn mogelijkheden waar sommige, maar lang niet alle vrouwen, last van kunnen hebben.
Je minder vrouwelijk voelen
Hoewel je geen kinderen meer kunt krijgen en je niet meer menstrueert, houdt dit niet in dat je geen normale vrouw meer bent. Toch kunnen vrouwen zich na een baarmoederverwijdering minder vrouw voelen. Het is belangrijk deze gevoelens serieus te nemen. Erover praten kan helpen en opluchten.
In de overgang
Theoretisch komt een vrouw niet eerder in de overgang dan in het geval dat de baarmoeder was blijven zitten. Toch hebben veel vrouwen na verwijdering van de baarmoeder overgangsklachten zoals opvliegers. Mogelijk kunnen tijdens de operatie bloedvaten of zenuwen beschadigd raken, waardoor de werking van de overgebleven eierstok(ken) achteruit gaat of zelfs stopt. Meestal verdwijnen deze klachten binnen enkele maanden vanzelf. Zijn bij je de eierstokken verwijderd, dan kom je meteen in de overgang.
Veranderde seksualiteit
Hoe de beleving van de seksualiteit na verwijdering van de baarmoeder verandert, verschilt van vrouw tot vrouw. Bij bijna iedereen verandert er wel iets. Vooral vrouwen die dankzij de operatie geen last meer hebben van pijn of bloedingen, zijn na een operatie meer tevreden met hun seksleven dan ervoor. Sommige vrouwen hebben moeite met opgewonden raken na de operatie. Voor sommige vrouwen verandert het orgasme niet, anderen merken een duidelijke verandering: het duurt langer voordat het orgasme komt, het orgasme is korter en minder intens, of komt helemaal niet. Vrouwen die voorheen al moeite hadden met seks, bijvoorbeeld door ervaringen met incest of seksueel geweld, hebben er na de operatie vaak nog meer moeite mee.
Met de geslachtsgemeenschap moet je wachten tot na de controle bij de gynaecoloog. De top van de schede is bij de operatie dichtgehecht en inmiddels genezen. Misschien is de gemeenschap in het begin wat pijnlijk, maar uiteindelijk zal ook seksueel contact bevorderen dat de weefsels van de vaginawand weer soepel en zacht worden.
Plasproblemen
Soms komen na verwijdering van de baarmoeder plasproblemen voor. Het is de vraag of de operatie daarvan de oorzaak is. Vaak blijken problemen om de plas op te houden al voor de operatie te bestaan. Het is belangrijk dat je dit voor de operatie meldt aan je arts. Bekkenbodemoefeningen zijn dan aanbevolen. Je huisarts of gynaecoloog kan je hier meer informatie over geven. Meestal vallen de veranderingen mee. Vaak kan de operatie een grote opluchting zijn. Toch kan het gebeuren dat het verloop of het herstel na de operatie anders is dan je had verwacht. In dat geval is het belangrijk je vragen en zorgen met je huisarts of gynaecoloog te bespreken.
Heb je nog vragen?
Mochten er na het lezen van deze folder nog onduidelijkheden zijn of wil je méér weten, aarzel dan niet om dit te bespreken met je gynaecoloog of verpleegkundige. Schrijf de vragen liefst van tevoren op. De ervaring leert dat men anders, éénmaal in de spreekkamer, diverse vragen vergeet.
Telefoon:
- Polikliniek gynaecologie: 0413 - 40 19 38
- Verpleegafdeling gynaecologie: 0413 - 40 32 16.
Meer informatie
- www.nvog.nl. Dit is de website van de Nederlandse Vereniging voor Obstetrie en Gynaecologie
- www.degynaecoloog.nl


