Verwijderen van de galblaas
Samen met je huisarts is vastgesteld dat je last van galstenen hebt.
In Bernhoven heb je een afspraak gehad met de chirurg. Als je een flyer hebt gekregen om gebruik te maken van de keuzehulp van PATIENT+, adviseren wij deze keuzehulp helemaal door te lezen en volledig in te vullen. Ga daarvoor naar www.keuzehulp.info/login en toets je pincode in, die vind je aan de voorkant van de flyer. Als je vragen hebt over de keuzehulp kun je contact opnemen met de polikliniek chirurgie van Bernhoven. Als je uiteindelijk met je arts beslist dat een operatie de beste behandeling voor je is lees je in deze folder hoe dat verloopt.
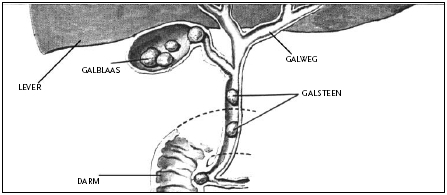
De galblaas
De galblaas is een klein peervormig orgaan dat aan de onderkant van de lever ligt, rechts boven in de buik. De galblaas is door gangetjes verbonden met de lever en met het bovenste gedeelte van de dunne darm (de twaalfvingerige darm). De lever vormt gal en voert de gal af naar de galblaas waar het wordt ingedikt en opgeslagen. Gal is een vloeistof die belangrijk is voor de vertering van de vetten uit het dagelijkse eten. Zodra er voedsel in de darm komt (met name vet voedsel), perst de galblaas de gal via de afvoerbuis (galwegen) naar de dunne darm. Wanneer de galblaas is verwijderd, wordt deze functie overgenomen door de gal in de lever en de galwegen.
Galstenen
De meest voorkomende aandoening van de galblaas is de vorming van galstenen. Hierdoor kan de galblaas niet meer goed functioneren. De oorzaak hiervan is niet precies bekend. Iedereen kan afwijkingen aan de galblaas krijgen, maar mensen die te zwaar zijn en met name vrouwen tussen de 35 en 55 jaar lopen meer risico. Galstenen geven niet altijd aanleiding tot klachten. Alleen bij klachten van de galstenen is een verwijdering van de galblaas noodzakelijk. Een operatie kan ook nodig zijn, wanneer de galblaas ontstoken raakt. Aan de hand van je klachten en aanvullend onderzoek kan de arts de diagnose stellen. Aanvullend onderzoek bestaat meestal uit een echografie. Dit is een veilig en pijnloos onderzoek, waarbij met behulp van geluidsgolven afbeeldingen worden gemaakt van de galblaas en de zich daarin bevindende galstenen.
Voorbereiding
Opname
Voor deze operatie word je opgenomen op de dagbehandeling. In principe ga je dus dezelfde dag als de operatie plaatsvindt naar huis. Mocht je nog erge klachten na de operatie hebben is het mogelijk dat je een extra nacht wordt opgenomen. Ook wordt met je een afspraak gemaakt voor het spreekuur PPO (Preoperatief Poliklinisch Onderzoek).
Spreekuur PPO
De verdoving voor je operatie wordt toegediend door de anesthesioloog (specialist die voor de verdoving zorgt). Voordat een operatie onder anesthesie (verdoving of narcose) kan plaatsvinden zijn enkele voorbereidingen noodzakelijk. Deze voorbereidingen vinden plaats tijdens het spreekuur Preoperatief Poliklinisch Onderzoek, afgekort PPO. Op het spreekuur PPO spreek je achtereenvolgend een doktersassistente, verpleegkundige en anesthesioloog.
Overzicht medicijnen
Neem bij een opname of polibezoek altijd een overzicht mee van de medicijnen die u op dit moment gebruikt. Dit kun je bij de apotheek halen. Als de arts medicatie wil voorschrijven, dan leest de arts in het overzicht welke medicijnen u al gebruikt. Zo voorkomen we dat je medicijnen voorgeschreven krijgt die niet goed met elkaar samengaan.
Het overzicht van medicijnen die je op dit moment gebruikt wordt bij de apotheek een actueel medicatieoverzicht genoemd. Hier wordt ook de afkorting AMO voor gebruikt. Lees op deze pagina de veelgestelde vragen over het AMO.
De operatie
Wanneer er galstenen aanwezig zijn die klachten veroorzaken of wanneer de galblaas is ontstoken, is het meestal noodzakelijk om de galblaas te verwijderen. Er zijn 2 methoden om de galblaas te verwijderen: de laparoscopische cholecystectomie en de gewone (conventionele) cholecystectomie. Je chirurg bespreekt met je welke operatie in jou geval het beste is.
De laparoscopische cholecystectomie
Voor de operatie
De laparoscopische operatie vindt altijd onder algehele verdoving (narcose) plaats. Vóór de operatie wordt bij je een neus/maagsonde (een slangetje dat via de neus in de maag wordt gebracht) en soms een catheter in de urineblaas ingebracht. Het inbrengen en weer verwijderen van de sonde en de catheter gebeuren terwijl je onder narcose bent.
De operatie
Bij deze operatie maakt de chirurg enkele kleine sneetjes om de galblaas teverwijderen. Eén van deze sneetjes wordt in of vlak bij de navel gemaakt, zodat de chirurg een speciaal instrument (de laparoscoop) in de buikholte kan brengen. De laparoscoop is een lange rechte buis waarop een kleine videocamera en een lichtbron zijn gemonteerd. Voordat de laparoscoop in de buikholte wordt gebracht, wordt de buikholte opgevuld met koolzuurgas. Dit is nodig om een goed overzicht van de gal en galwegen te kunnen verkrijgen. Als de laparoscoop in de buikholte is gebracht, kan de chirurg in de buik kijken via een videomonitor. Nu worden de andere sneetjes in de buik gemaakt. Elk sneetje wordt gebruikt om een speciaal instrument in de buikholte te brengen, om de galblaas te pakken, te kunnen bewegen en te kunnen verwijderen. Soms wordt er eenwonddrain in de buik achtergelaten. Dit is een slangetje dat het overtollige vocht uit de wond afvoert. Bij een klein aantal van de laparoscopische operaties kan de chirurg op een probleem stuiten dat hij niet laparoscopisch kan oplossen, bijvoorbeeld een ernstig zieke galblaas of een heftige ontsteking. Dan is het nodig om op de conventionelemanier de galblaas te verwijderen. Omdat de chirurg de galblaas niet kan zien voordat de laparoscoop is ingebracht, kunnen sommige problemen niet worden voorspeld en alleen maar worden ontdekt als de operatie al is begonnen. Daarom moet je er altijd rekening mee houden dat, ook al is er een laparoscopische operatie afgesproken, toch een conventionele cholecystectomie kan worden verricht.
Na de operatie
Na de operatie kun je enkele dagen last hebben van een gevoelige schouder. Dit komt doordat het koolzuurgas in de buikholte het middenrif prikkelt. Via een zenuwbaan die in de richting van de schouder loopt, geeft dit soms schouderklachten. Dit verdwijnt vanzelf en je hoeft zich daar geen zorgen over te maken.
De gewone (conventionele) cholecystectomie
Ook de conventionele operatie gebeurt onder algehele verdoving. Bij deze operatie maakt de chirurg een snede die 10 tot 15 centimeter lang kan zijn. Deze snede verloopt of in de lengte van boven naar beneden in de bovenbuik òf schuin aan de rechterkant onder de ribbenboog. De chirurg verwijdert nu de galblaas. Wanneer blijkt dat er nog galstenen in de galwegen zitten, opent de chirurg de galwegen om de stenen te verwijderen. De galwegen worden daarna weer gesloten en er wordt een drain (slangetje) achtergelaten, dat via een aparte opening door de buikwand naar buiten wordt geleid. Door dit slangetje kan de gal naar buiten lopen. Het afvloeien van de gal voorkomt een hogere druk in de galwegen. Soms wordt er ook een wonddrain (slangetje dat het overtollige wondvocht afvoert) in de buik achtergelaten. De wonddrain wordt eveneens via een aparte opening in de buikwand naar buiten geleid.
Complicaties
Geen enkele operatie is zonder risico's. Zo is ook bij deze operatie de normale kans op complicaties aanwezig die bij een operatie bestaan, zoals: nabloeding, wondinfectie, trombose of longontsteking. Een ernstige complicatie bij deze operatie, die zelden voorkomt, is een beschadiging van de galwegen. De kans hierop is bij de laparoscopische cholecystectomie groter dan bij de conventionele operatie. De gevolgen daarvan zijn afhankelijk van de aard van het letsel en het tijdstip waarop het wordt vastgesteld. Soms is een hersteloperatie nodig.
Na de operatie
- De eerste dag na de operatie wordt er zo nodig bloed geprikt voor onderzoek.
- De eerste dagen na de operatie is de wond nog gevoelig. Een normaal gevolg is dat alle bewegingen pijnlijk zijn, evenals diep ademhalen en hoesten. Je kunt de verpleegkundige hiervoor gerust om een pijnstiller vragen.
- De operatie heeft soms tot gevolg dat je direct erna wat misselijk en dorstig bent.
- Tegen de misselijkheid kun je medicijnen krijgen.
- Drinken mag vlak na de operatie nog niet; de lippen nat maken en de mond spoelen mag wel.
- De eerste dagen na de operatie heb je een infuus in de arm. Dit is een plastic slangetje dat gebruikt wordt voor het toedienen van vocht. Zodra je zelf weer voldoende kunt drinken, wordt het infuus verwijderd.
- De hechtingen worden meestal na 10 tot 14 dagen verwijderd. Als er oplosbare hechtingen gebruikt zijn hoeven deze niet verwijderd te worden
- Soms is er een slangetje (maagsonde) via je neus in je maag gebracht. Dit slangetje zorgt ervoor dat je maag kort na de operatie leeg blijft en voorkomt dat je moet braken. Meestal wordt deze sonde al snel verwijderd en kun je wat gaan drinken. Als dat goed gaat, kan het drinken en daarna het eten geleidelijk worden uitgebreid.
- In sommige gevallen wordt er een drain achtergelaten, dit is nodig om het bloed en vocht af te voeren. Zodra er geen vocht meer uit de drain komt, wordt deze verwijderd. Meestal is dat 1 tot 3 dagen na de operatie.
- Wanneer de galwegen tijdens de operatie geopend zijn geweest, is er nog een tweede drain. Deze drain voert de gal af. Een week na de operatie worden er enkele röntgenfoto's gemaakt, waarbij via dat slangetje contrast in de galwegen wordt gespoten. Op de foto's is te zien of de gal goed naar de darm stroomt en of er stenen in de galwegen zijn achtergebleven. Als alles in orde is, kan de drain worden verwijderd. Dit is meestal op de tiende dag na de operatie.
Naar huis
Wanneer?
Na een laparoscopische galblaasverwijdering mag je bijna altijd dezelfde dag naar huis, alleen als het niet goed gaat blijf je eventueel een nachtje.
Na een conventionele galblaasverwijdering is de opnameduur langer. Van belang daarbij is of je koortsvrij bent, je ontlasting weer normaal verloopt, de wond rustig is en of je weer goed kunt lopen.
Werkhervatting
Wat de gevolgen van je aandoening en/of de behandeling voor je werk zijn, kun je met je specialist overleggen. De specialist kan je bedrijfsarts informeren over de ingreep. Om je privacy te beschermen is je toestemming nodig voor overleg tussen je specialist en je bedrijfsarts. De bedrijfsarts is degene die je begeleidt bij de terugkeer naar je werk. Daarom is het belangrijk dat je bedrijfsarts op de hoogte is van je aandoening of behandeling. Het is goed om de bedrijfsarts al vóór de operatie, of in ieder geval zo snel mogelijk daarna te informeren. Dat maakt het gemakkelijker om tot goede afspraken met je bedrijfsarts te komen.
Adviezen voor thuis
- In de praktijk blijkt dat vermoeienissen die je thuis te wachten staan, vaak worden onderschat. Ga daarom na wie er in je directe omgeving kan helpen. Als je het rustig aandoet, kun je geleidelijk meer aan.
- De wond heeft geen speciale verzorging nodig. Je kunt jezelf gewoon wassen of douchen, alleen de eerste weken na de operatie geen zeep bij de wond gebruiken.
- Je hoeft geen vetarm dieet te volgen. Wel moet je de eerste weken voorzichtig zijn met veel en vetrijke maaltijden. Probeer langzaam uit wat je kunt verdragen. Wanneer je klachten hebt na het gebruik van bepaalde voedingsmiddelen, laat deze dan weg en probeer het later nog eens. Het is de bedoeling dat je na korte tijd weer eet wat je gewend was.
- Pijnlijke bewegingen en activiteiten moet je de eerste weken zoveel mogelijk vermijden. Wanneer de wond genezen is, mag je alle normale activiteiten weer hervatten.
- Na een laparoscopische cholecystectomie kun je meestal weer na 10 tot 14 dagen na de operatie aan het werk. Na een conventionele operatie kan het herstel wel eens wat langer duren. Dit is mede afhankelijk van het soort werk.
Controle
Ongeveer 10 tot 14 dagen na de operatie kom je op de polikliniek chirurgie voor controle. Een andere mogelijkheid is dat er met je een telefonische afspraak wordt gemaakt. Je wordt dan gebeld en hoeft niet naar het ziekenhuis te komen.
Problemen thuis
Zijn er ondanks goede voorbereidingen toch nog problemen ontstaan, neem dan gerust contact op met het ziekenhuis.
- Polikliniek chirurgie: 0413 - 40 19 59 (tijdens kantooruren)
- Heb je buiten kantoortijden vragen of problemen, neem dan contact op met
het centrale telefoonnummer van Bernhoven: 0413 - 40 40 40. Op grond van je vragen wordt beoordeeld welke actie verder nodig is.
Mocht het onverhoopt nodig zijn dat je naar de spoedeisende hulp van Bernhoven komt? Volg bij het ziekenhuis dan de borden 'Spoedpost',
Heb je nog vragen
Heb je na het lezen van deze folder nog vragen, stel deze dan gerust aan je chirurg of aan de verpleegkundige op de verpleegafdeling.
Wachtlijstbemiddeling
Als je klachten erger worden terwijl je al op de wachtlijst staat, bel dan met de polikliniek waar je onder behandeling bent. Je behandelend arts kan dan overleggen en besluiten of je al dan niet eerder moet worden geopereerd.


